
胃がんのスクリーニング
Gastric Cancer: Screening
日本語訳最終更新日2026年2月6日
※USPSTFでは胃がんスクリーニングは取り扱われていないため、国立がん研究センター がん予防・検診研究センターによるガイドラインに準拠
| 方法 | 推奨の内容 | グレード | 推奨間隔 |
|---|---|---|---|
| 胃X線検査 | 複数の観察研究における死亡率減少効果 | B | 1〜3年 |
| 胃内視鏡検査 | 複数の観察研究における死亡率減少効果 | B | 2〜3年 |
| ペプシノゲン単独法 | 複数の観察研究における死亡率低下を示唆する結果はあるも、研究の質が低い | I | — |
| ヘリコバクターピロリ抗体検査(単独法) | 死亡率減少効果を検討する研究はない | I | — |
| ペプシノゲン検査とヘリコバクターピロリ抗体検査の併用法 | 死亡率減少効果を検討する研究はない | I | — |
国立がん研究センター がん予防・検診研究センター
有効性評価に基づく胃がん検診ガイドライン2014年度版
http://canscreen.ncc.go.jp/guideline/iganguide2014_150421.pdf
意義
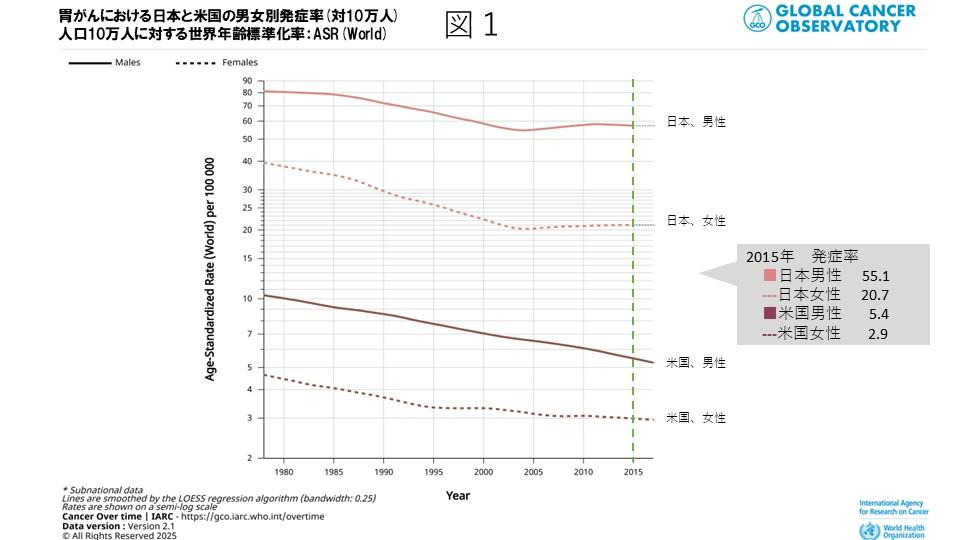
WHOの統計によれば(1)、2015年の米国における胃がん発症数は人口10万人に対しAge-Standardized Rate(以下ASR)(World)(世界年齢標準化率)男性5.4人、女性2.9人でしたが、日本では男性55.1人、女性20.7人でした(図1)。
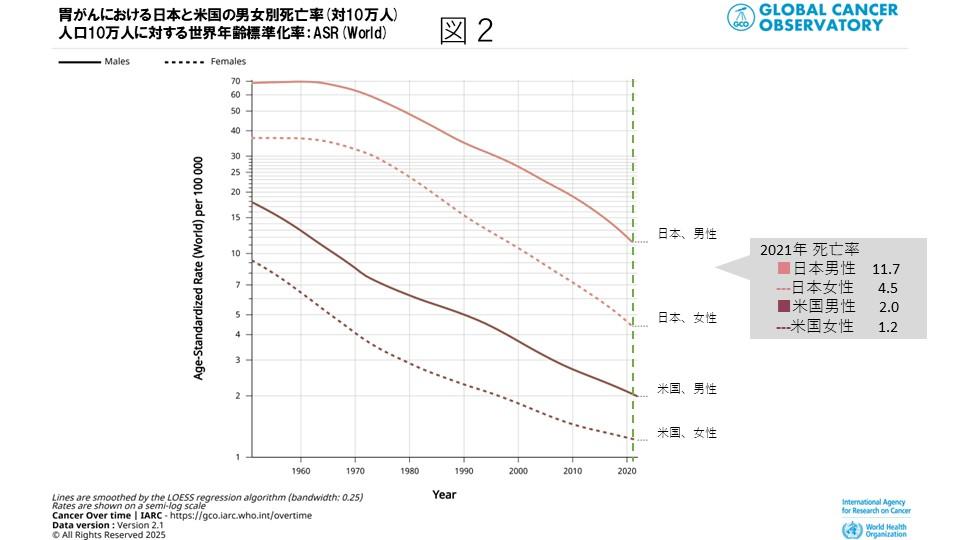
また、胃がん死亡数は、2021年の米国ではASR(World)(対10万人)で男性2人、女性1.2人である一方、日本では男性11.7人、女性4.5人でした(図2)。
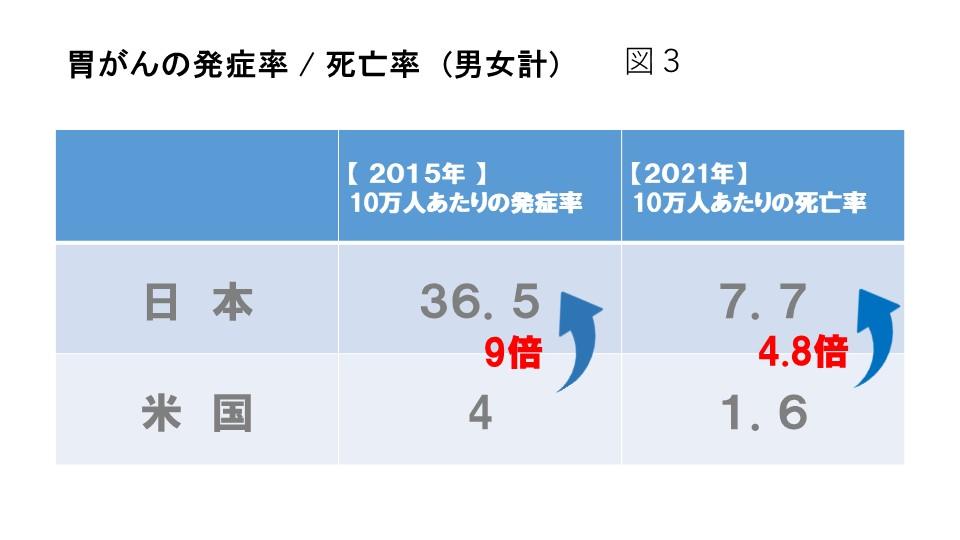
このように米国における胃がんの発症率は日本の約9分の1であり、死亡率は約5分の1と日本を含めた他の地域と比べて低いため(図3)
USPSTFにおいて胃がんスクリーニングは扱われていないと思われます。
本邦においても2010年胃がん罹患率は、1975年に比べ40〜49歳では男女ともに1/3から1/2に減少しました。50歳以上でも男女ともに胃がん罹患率は減少傾向にありますが、加齢に伴い減少割合は縮小しています。
また、胃がん死亡率の減少は顕著であり、2010年の胃がん死亡率は、1975年に比べ40〜49歳では男女ともに1/6から1/7に減少しました。胃がん死亡率の低下は加齢に伴い減少していますが、75〜79歳であっても男性で1/3、女性で1/4に減少しています。
2010年以後も胃がんの年齢調整死亡率は減少を続けています。(2)
しかしながら、本邦における2021年がん死亡統計において、胃がんは男性で3位、女性で5位、男女計で3位です。このため、本邦における胃がんスクリーニングは重要な課題であると考えられます。
胃がん検診検査法の有効性評価:
以下に示すいずれの胃がん検診検査法においても、RCT(Randomized Controlled Trial)で有効性が示されたものはありません。そのため、コホート研究や症例対照研究の結果により検査の有効性が評価されています。
1)胃X線検診
本邦における2つのコホート研究のメタ・アナリシスにおいて、検診群で40%程度の胃がん死亡率減少効果を認めています(相対リスク比:0.60(95%CI: 0.50-0.73)。(3,4) 海外研究はコスタリカで行われ、複数の対照群と比較し、検診群で40〜50%の胃がん死亡率減少効果を認めています。(5)
本邦で行われた4件の症例対照研究メタ・アナリシスのオッズ比は0.52 (95%CI:0.35- 0.76)であり、本邦で行われた4件のコホート研究メタ・アナリシスの相対危険度は0.60(95%CI:0.50-0.73)でした。
偶発症としては高濃度バリウム使用における誤嚥、便秘、放射線被曝が挙げられますが、頻度と程度は極めて低い(10万件あたり0.015〜0.086)と報告されています。
利益と不利益の比較検討としてのNNS(number needed to screen)が1,000人以下となるのは推定値で男性60歳、女性は約75歳でした。
検診間隔については、1〜3年以内の有意な死亡率減少効果を認めています。(6,7)
2)胃内視鏡検査
複数の症例対照研究が報告されています。本邦における症例対照研究(8)によると標準化死亡率は57%減少(SMR:0.43(95%CI:0.30-0.57)と報告(9)されています。
2013年以後も3件の症例対照研究が報告されており,本邦における3年以内の内視鏡検診受診により30%の死亡率減少効果を認めています。(10,11)
韓国の研究では、内視鏡検診により57%の死亡率減少効果を認め、40歳から79歳までは1年〜3年以内の死亡率減少効果はほぼ同等としています。
胃内視鏡検査では鎮静薬使用や前処置の咽頭麻酔によるショックや穿孔・出血などの偶発症(10万件あたり0.19)があり、重篤な場合には緊急性を要します。経鼻内視鏡による鼻出血の報告は5%以下です。
胃内視鏡検診にてNNSが1,000人以下となるのは男性55歳以上、女性65歳以上でした。
検診間隔については、2〜4年以内の内視鏡検診により30%の死亡率減少効果を認めましたが、3年以内の受診のみ有意でした。(12)
3)ペプシノゲン検査(単独法)
胃がん死亡率減少効果を検討した4件の国内研究を認めました。(13-16)
研究の質が低いため、確定的な判断は得られませんでした。
不利益については偽陰性、偽陽性、過剰診断の可能性があり、対策型検診注1)の実施は推奨しません。任意型検診注2)として実施する場合には、死亡率減少効果が不明であることと不利益および今後の検診の必要性について適切な説明を行うべきです。適切な説明に基づいた個人の受診を妨げる理由はありません。
4)ヘリコバクターピロリ抗体検査単独法
がん検診としてヘリコバクターピロリ抗体検査(単独法)を用いた場合の死亡率減少効果を検討した研究はありません。
不利益については偽陰性、偽陽性、過剰診断の可能性があります。この結果、対策型検診としての実施は推奨しませんが、任意型検診として実施する場合には、死亡率減少効果が不明であることと不利益および今後の検診の必要性について適切な説明を行うべきです。適切な説明に基づいた個人の受診を妨げる理由はありません。
5)ペプシノゲン検査とヘリコバクターピロリ抗体検査の併用法
死亡率減少効果を検討した研究はありません。不利益には偽陰性、偽陽性、過剰診断の可能性があります。
この結果、対策型検診としての実施は推奨しません。任意型検診として実施する場合には、死亡率減少効果が不明であることと不利益および今後の検診の必要性について適切な説明を行うべきです。適切な説明に基づく個人の受診を妨げる理由はありません。
以上より、本邦では「有効性評価に基づく胃がん検診ガイドライン2014年度版」(8)により、胃がん検診において、50歳以上の方に2〜3年毎の胃内視鏡検査もしくは1〜3年毎の胃X線検査が推奨されています。
注1)対策型検診(population based screening): 対象集団全体の死亡率減少を目的とし、公共的な予防対策として行われる。対象は、地域住民などで、無症状であることが原則である。対策型検診は、死亡率減少効果が科学的に証明されていること、不利益が少ないことが原則となる。
注2)任意型検診(opportunistic screening): 個人の死亡リスク減少を目的とし、医療機関や検診機関が任意に提供する医療サービス。対象となる特定の集団は定義されないが、無症状であることが基本条件となる。具体的には、人間ドックなどに含まれているがん検診が該当する。死亡率減少効果の証明された方法による検診が望ましいが、個人あるいは検診実施機関により、死亡率減少効果の不明な方法が選択される場合がある。
がん検診提供者は、対策型検診では推奨されていない方法を用いる場合には、死亡率減少効果が証明されてないことや、当該検診による不利益について十分説明する責任を有する。
https://gco.iarc.fr/overtime/en/dataviz/trends?populations=84000&sexes=1_2&types=0&multiple_populations=1&group_populations=1&group_cancers=1&multiple_cancers=1&cancers=3
公益財団法人がん研究振興財団 がんの統計2023
- https://gco.iarc.fr/overtime/en/dataviz/trends?populations=84000&sexes=1_2&types=0&multiple_populations=1&group_populations=1&group_cancers=1&multiple_cancers=1&cancers=3
- 公益財団法人がん研究振興財団 がんの統計2023
- Lee KJ, Inoue M, Otani T, Iwasaki M, Sasazuki S, Tsugane S; JPHC Study Group. Gastric cancer screening and subsequent risk of gastric cancer: a large-scale population- based cohort study, with a 13-year follow-up in Japan. Int J Cancer. 2006; 118(9): 2315- 21.
- Miyamoto A, Kuriyama S, Nishino Y, Tsubono Y, Nakaya N, Ohmori K, Kurashima K, Shibuya D, Tsuji I. Lower risk of death from gastric cancer among participants of gastric cancer screening in Japan: a population-based cohort study. Prev Med. 2007; 44(1): 12-9.
- Rosero-Bixby L, Sierra R. X-ray screening seems to reduce gastric cancer mortality by half in a community-controlled trial in Costa Rica. Br J Cancer. 2007; 97(7): 837-43.
- 阿部陽介, 光島徹, 永谷京平, 井熊仁, 南原好和. case-control study の手法を用いた胃 がん死亡減少に対する胃がん集団検診の効果の疫学的評価 胃集検の効率化の検討. 日本消化 器病学会雑誌. 1995; 92(5): 836-45.
- Fukao A, Tsubono Y, Tsuji I, Hisamichi S, Sugahara N, Takano A. The evaluation of screening for gastric cancer in Miyagi Prefecture, Japan: a population-based case-control study. Int J Cancer. 1995; 60(1): 45-8.
- 国立がん研究センター がん予防・検診研究センター.有効 性評価に基づく胃がん検診ガイドライン2014年度版
http://canscreen.ncc.go.jp/guideline/iganguide2014_150421.pdf - Hamashima C, Ogoshi K, Narisawa R, et al. Impact of endoscopic screening on mortality reduction from gastric cancer. World J Gastroenterol. 2015;21:2460-6.
- Hamashima C, Ogoshi K, Okamoto M, Shabana M, Kishimoto T, Fukao A. A community-based, case-control study evaluating mortality reduction from gastric cancer by endoscopic screening in Japan. PLoS One. 2013; 8(11): e79088.
- Matsumoto S, Yoshida Y. Efficacy of endoscopic screening in an isolated island: a case-control study. Indian J Gastroenterol. 2014; 33(1): 46
- Hamashima C, Ogoshi K, Okamoto M, Shabana M, Kishimoto T, Fukao A. A community-based, case-control study evaluating mortality reduction from gastric cancer by endoscopic screening in Japan. PLoS One. 2013; 8(11): e79088.
- 渡瀬博俊,稲垣智一,吉川泉,降旗俊明,渡邊能行,三木一正. 足立区におけるペプシノゲン法による胃検診の5年間の追跡調査による有効性の検討.日本がん検診・診断学会誌. 2004;11(2):77-81.
- Ohata H, Oka M, Yanaoka K, Shimizu Y, Mukoubayashi C, Mugitani K, Iwane M, Nakamura H, Tamai H, Arii K, Nakata H, Yoshimura N, Takeshita T, Miki K, Mohara O, Ichinose M. Gastric cancer screening of a high-risk population in Japan using serum pepsinogen and barium digital radiography. Cancer Sci. 2005; 96(10): 713-20.
- 伊藤史子,渡邊能行,三木一正.地域住民を対象とした2段階ペプシノゲン法胃がん検診の死亡減少効果の検討.日本がん検診・診断学会誌. 2007; 14(2): 156-60.
- Yoshihara M, Hiyama T, Yoshida S, Ito M, Tanaka S, Watanabe Y, Haruma K. Reduction in gastric cancer mortality by screening based on serum pepsinogen concentration: a case-control study. Scand J Gastroenterol. 2007; 42(6): 760-4.
